診療実績
症例数・治療・成績
| 新規患者数(人) | 2023年 | 2024年 | 2025年 |
|---|---|---|---|
| 急性白血病 | 55 | 38 | 60 |
| 悪性リンパ腫 | 109 | 124 | 99 |
| 骨髄異形成症候群 | 29 | 32 | 26 |
| 多発性骨髄腫 | 34 | 32 | 27 |
| 成人T細胞白血病 | 8 | 7 | 5 |
| その他腫瘍 | 25 | 32 | 27 |
| 血球減少症など(1) | 45 | 62 | 35 |
(1)再生不良性貧血、特発性血小板減少性紫斑病、溶血性貧血など
1.血液疾患
急性骨髄性白血病、急性リンパ性白血病、骨髄異形成症候群、悪性リンパ腫、多発性骨髄腫、成人T細胞白血病(ATL)、慢性骨髄性白血病、慢性骨髄増殖性疾患などの血液悪性腫瘍に加え、再生不良性貧血や溶血性貧血などの難治性貧血、血小板減少症を含む良性疾患まで、幅広い血液疾患の診療を行っています。これらの疾患は、倦怠感や発熱、出血傾向など多様な症状で発症し、専門的な診断と継続的な治療が必要となります。当科にはそれぞれの疾患の専門医師が揃っていますので、常に最新の知見を取り入れ患者様お一人おひとりに適切な治療の提供が可能です。
JCOG(日本臨床腫瘍研究グループ)、JSCT、CHOT-SG、国立病院機構血液ネットワークなどに参加し、国内の専門施設と連携しながら、科学的根拠に基づいた標準治療および先進的医療を提供しています。また新薬開発のための治験にも積極的に参加しています。
JCOG(日本臨床腫瘍研究グループ)、JSCT、CHOT-SG、国立病院機構血液ネットワークなどに参加し、国内の専門施設と連携しながら、科学的根拠に基づいた標準治療および先進的医療を提供しています。また新薬開発のための治験にも積極的に参加しています。
2.造血幹細胞移植
当センターでは、自己末梢血幹細胞移植、同種骨髄移植、同種末梢血幹細胞移植、臍帯血移植に対応しており、骨髄バンクおよび臍帯血バンク認定施設として移植医療を実施しています。医師、看護師、薬剤師、歯科医師、栄養管理士など多職種が連携し、チーム医療による良質な治療を行っています。
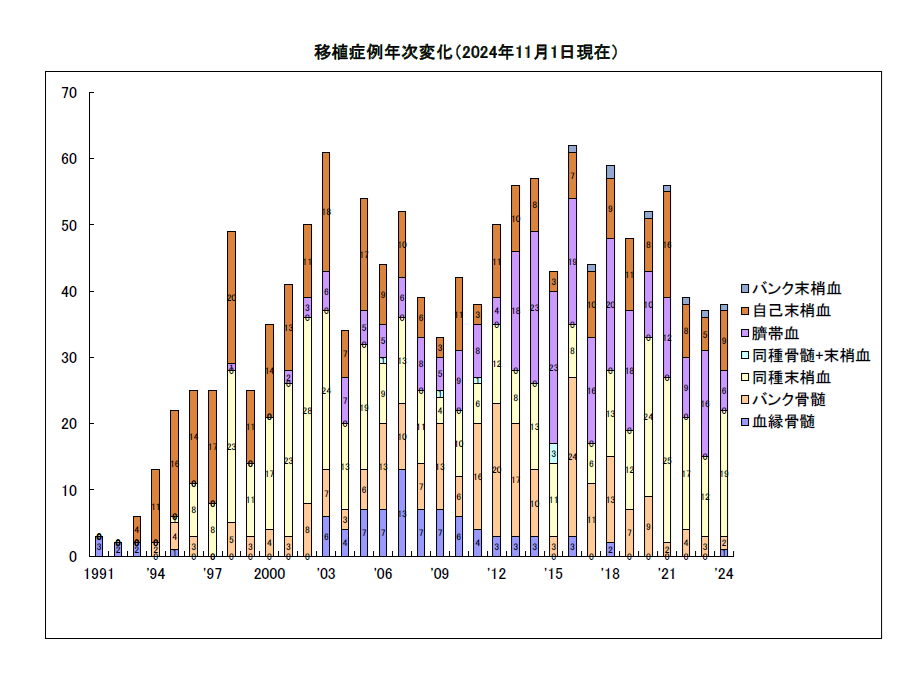
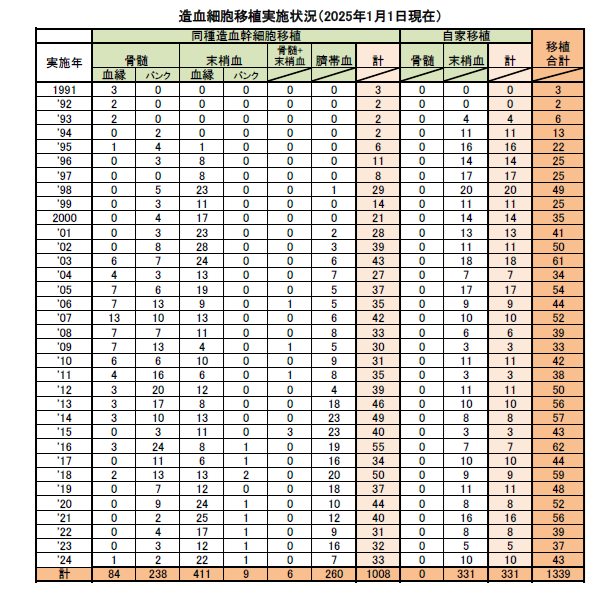
2025年の移植症例数は自家移植4例、同種移植28例で、累計では自家移植335例、同種移植1,036例と豊富な実績を有しています。また、33床のクリーン環境病床を整備し、移植を含む高度医療に対応可能な体制を構築しています。
| 1991 | 県内初の同種骨髄移植開始(2月21日) 無菌室1室設置(9月)、クリーンベッド購入(3台) |
| 1992 | 本邦初の骨髄液の海外搬送(九州骨髄バンク) (本院で骨髄液を採取し、ドイツ・ジュセルドルフへ空輸して移植した) |
| 1993 | 自己末梢血幹細胞移植(PBSCT)の開始 |
| 1994 | 骨髄バンク(財)での、非血縁ドナーによる同種骨髄移植の開始(1994年度2例施行) |
| 1995 | 同種末梢血幹細胞移植(PBSCT)の開始 |
| 1996 | 固形癌(精巣腫瘍)への自己PBSCTの開始 年間の造血幹細胞移植数25例に達す |
| 1998 | 本邦初の成人の臍帯血幹細胞移植を施行 |
| 2000 | ミニトランスプラント開始(2000年度2例) |
| 2004 | 単行本“造血幹細胞移植の看護”を南江堂より出版 |
| 2006 | 同種移植数300例を超える 過去3年の年間平均同種移植数全国6位にランクされる |
| 2007 | 造血幹細胞移植数500例に達す |
| 2008 | 複数臍帯血移植の開始 |
| 2012 | 同種幹細胞移植数500例に達す |
| 2014 | 「造血幹細胞移植の看護」の改訂版刊行 |
| 2015 | 4床部屋2室を無菌室に改装。無菌室は計25床に |
| 2016 | 4床部屋1室を無菌室に改装。無菌室は計29床に |
| 2018 | 造血幹細胞移植数1000例に達す 4床部屋1室を無菌室に改装。無菌室は計33床に |
| 2019 | 同種移植のうち骨髄移植、末梢血幹細胞移植、臍帯血移植の全てで200例を超える |
| 2020 | 造血幹細胞移植センターを設立 |
| 2024 | 同種移植が1,000例に達する 「造血幹細胞移植の看護」の改訂3版刊行 |
 2004年初版
2004年初版  2014年改訂第2版
2014年改訂第2版  2024年改訂第3版
2024年改訂第3版
当センターの血液内科病棟に勤務しているスタッフだけで執筆しました。血液疾患のクリティカルパスも実例を記述しており、2004年1月に発行し、お陰様で2014年に改訂2版を2024年に改定3版を刊行しました。
4.その他
-
a)臨床研究・治験
臨床研究では、我が国の最先端の各種の臨床研究に参加しています。さらに、国立病院機構ネットワークの基幹研究施設として共同研究に積極的に取り組んでおり、全国的に展開される血液疾患の治療研究にも参加しています。また、白血病、骨髄異形成症候群、リンパ腫、ATLなど数多くの臨床治験を受託し、期待される新規薬剤の開発にも貢献しています。
-
b)地域連携・クリティカルパス
当センターは、地域連携・クリティカルパスに取り組んできましたが、当科でも、造血幹細胞移植、各種化学療法のクリティカルパスの作成を行い、日常診療に使用しています。クリティカルパスを使用することにより、患者様へ治療や検査の日程などを具体的に説明可能となり、より安心した治療の提供が出来るようになりました。
また、医療者側にとりましてもすべての職種の医療従事者が同じクリティカルパスを共有することでチーム医療が容易となりました。
報道発表
国立大学法人宮崎大学
国立大学法人京都大学
国立研究開発法人国立がん研究センター
公益財団法人慈愛会今村総合病院
独立行政法人国立病院機構熊本医療センター
国立大学法人京都大学
国立研究開発法人国立がん研究センター
公益財団法人慈愛会今村総合病院
独立行政法人国立病院機構熊本医療センター