当院の医療技術
- 冠動脈CT検査による狭心症の検査(循環器内科)
- グリーンライトレーザーによる前立腺肥大症の最新治療(泌尿器科)
- 最新人工膵島を用いた糖尿病の精密検査と治療(糖尿病・内分泌内科)
- ラジオ波焼灼療法を用いた肝細胞がんの治療(消化器内科)
- 内視鏡による食道・胃・大腸早期がんの粘膜下層剥離・切除術(消化器内科)
- 骨髄移植(血液内科)
- 超音波内視鏡(消化器内科)
- ブレスト・インプラントによる乳房再建術(形成外科)
- 前立腺密封小線源療法(ブラキセラピー)(泌尿器科)
- 最新の結石治療(f-TUL)(泌尿器科)
- 両側下肢同時手術(整形外科)
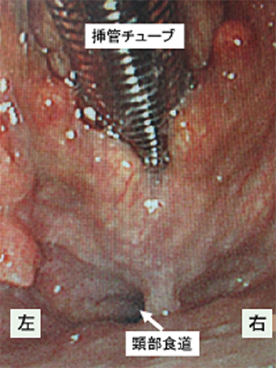
- 経口腔的咽喉頭腫瘍摘出術(耳鼻咽喉科)(ELPS;Endoscopic Laryngeal Pharyngeal Surgery)
- リンパ浮腫の手術、LVAについて(形成外科)
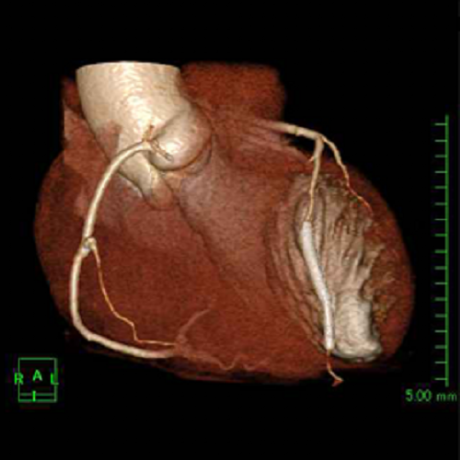
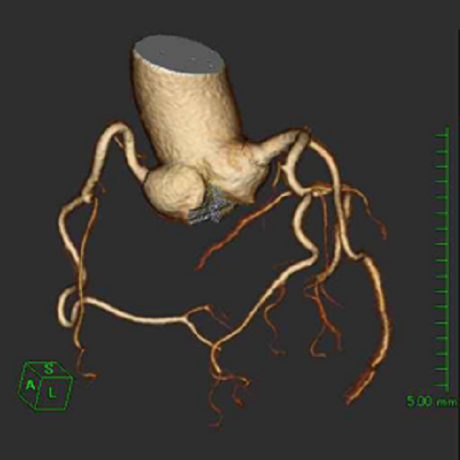
冠動脈CT検査による狭心症の検査(循環器内科)
当院では、新病院移転時に128列マルチスライスCT(SOMATION Definition AS+:SIEMENS社製)を導入し、冠動脈CTを行っています。回転速度0.3秒/回転という高速回転により、より確実に心臓の動きを捉え、正確に冠動脈を描出します。冠動脈CTは、造影剤を使用しますが、静脈から点滴をするように造影剤を注入するだけですから、外来にて短時間で検査を終了することができます。入院して行う心臓カテーテル検査よりも安価で安全です。
また、従来の64列マルチスライスCTよりも、時間分解能、空間分解能ともに優れた撮影が可能となり、さらに、被曝線量も低減できることから、虚血性心疾患が強く疑われる症例のみでなく、無症状の動脈硬化ハイリスク症例(高血圧症、脂質異常症、耐糖能異常、肥満、喫煙者等)においても冠動脈の動脈硬化病変スクリーニングに有用です。
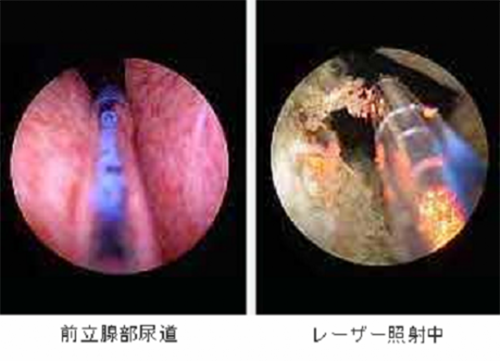
グリーンライトレーザーによる前立腺肥大症の最新治療(泌尿器科)
前立腺レーザー蒸散術(PVP:Photoselective Vaporization of the Prostate)は現在全世界で前立腺肥大症患者の60%に行われている手術です。昨年日本で保険診療として認められ、全国でもまだ数台と限られた施設の中で当院が県内で最も早く機器を導入しました。
このPVP治療機器(AMS社製 GreenLight® High Performance System)は、出血がほとんど無く手術後の留置カテーテルの留置期間や退院までの期間も2~4日と短い事から合併症が気になる患者様にもお勧めできます。また逆行性射精の合併も少ないことも他の手術には無い利点です。従来のレーザー治療機器と比べても高い蒸散力を有し手術時間の短縮も図られました。
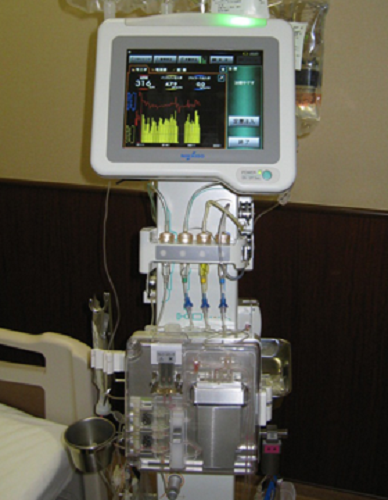
最新人工膵島を用いた糖尿病の精密検査と治療(糖尿病・内分泌内科)
人工膵臓(STG-55)は、血糖値を連続的に測定しながらインスリン溶液とブドウ糖液を決められたプログラムに従って輸液することにより、自動的に目標血糖値を達成する最新の装置です。全国的にもまだ数少ない本装置が平成25年3月に当院に導入されました。 早速、重症糖尿病患者の血糖コントロールに使用され従来の治療では得ることの出来ない良好な血糖コントロールを達成することが出来ました 。この装置は、重症糖尿病以外にも血糖コントロールが不安定な症例、インスリン抵抗性の評価が必要な症例、重篤な疾患(重症感染症など)を合併し厳格な血糖管理が必要な症例、膵臓手術時で血糖管理が困難な症例などへの適応が有用です。
ラジオ波焼灼療法を用いた肝細胞がんの治療(消化器内科)
現在、早期に発見された肝がんに対しては、侵襲(身体に対する負担)の少ないラジオ波焼灼療法(RFA)が普及してきています。これは肝切除に比べ、肝予備能の低下した例や複数の区域に多発する例に繰り返し行えるといった利点があるからです。また治療時間も短く、処置室で行え、侵襲が少ないといった点も利点です。RFAは、これまで行われていた肝局所療法としての経皮的エタノール注入療法(PEIT)やマイクロ波凝固療法(MCT)に代わる治療法として、1999年に本邦に導入されました。以後症例を重ねた結果、これらの治療法に比べ、穿刺回数が少ない、壊死範囲が広い、合併症が少ない等の点で優れているとされています。
内視鏡による食道・胃・大腸早期がんの粘膜下層剥離・切除術(消化器内科)
消化管内視鏡による、粘膜下層剥離・切除術は、1990年代後半から術式が確立され、当院では平成15年4月から導入しました。治療対象となるのは、消化管(食道、胃、大腸)の早期の癌、またはそれに準じる(放置すれば癌化する可能性の高い)病変となります。来法(スネアを使用した、内視鏡的粘膜切除術)と比較すると病変を広範囲に十分なマージンを確保し、一括で切除することが、可能となりました。欠点としては、従来法と比べ時間がかかり、合併症がやや多いことが上げられますが、症例の蓄積にともない、術時間の短縮、合併症の低下につながっています。現在では早期癌の標準治療となっており安全で確実な治療が可能となっています。
骨髄移植(血液内科)
当センターでは適応に応じて自己末梢血幹細胞移植、同種骨髄移植、同種末梢血幹細胞移植、臍帯血移植を行っています。また骨髄バンク、臍帯血バンクから認定された骨髄移植センターでもあります。
平成24年の移植症例数は自己末梢血幹細胞移植11例、同種移植が39例で、現在までの移植総数は自己末梢血幹細胞移植226例、同種骨髄移植205例(うち骨髄バンク移植133例)、同種末梢血幹細胞移植240例、臍帯血移植69例でした。平成21年9月に完成した新病院には血液病棟に15床からなる無菌ユニットが設置されました。さらに、この無菌ユニット以外にも血液病棟本体の個室のうち2床はクラス10000の無菌室として可能な要件を備えており、最大17床の無菌室体制が可能となったため従来に比べ余裕を持って運用してゆくことが可能となりました。
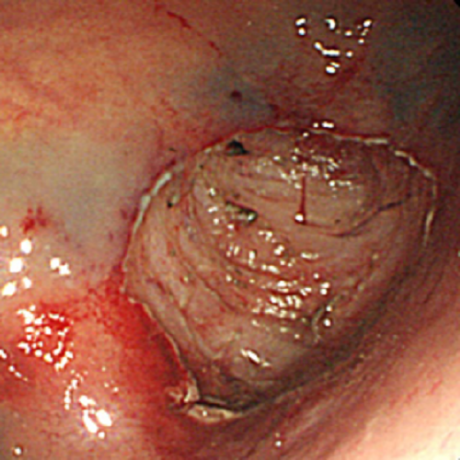
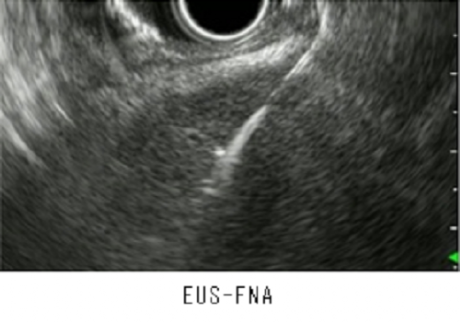
超音波内視鏡(消化器内科)
超音波内視鏡検査とは超音波による観察を行う内視鏡で、体外式超音波検査では観察困難な下部胆管や膵臓の微小な病変を描出する検査です。しかし、ただそれだけではありません。2010年に保険収載された超音波内視鏡下穿刺吸引術(EUS-FNA)は、経消化管的に針生検をおこなうことで縦隔病変、膵病変、消化管粘膜下腫瘍から検体を採取し病理学的診断を行うことを可能としました。
また検査だけではなく、2012年には超音波内視鏡下瘻孔形成術として保険収載された経消化管的膵仮性嚢胞ドレナージ、超音波内視鏡ガイド下胆管ドレナージ(十二指腸や胃から胆管を穿刺し、ドレナージを行います)及び神経叢ブロック術などの治療を行う時代となってきています。専用のデバイス(海外では既に市販されている)の開発など課題もありますが、今後発展していく分野であると確信しています。当センターでも本年から超音波内視鏡を駆使した治療を行っていきたいと思います。
ブレスト・インプラントによる乳房再建術(形成外科)

ナトレル®410 ブレスト・インプラント(アラガン社)
乳がん術後における乳房再建術において、近年世界的には組織拡張器やブレストインプラントの使用が一般化しています。わが国においても、これら乳房再建を目的としたブレストインプラントおよびティッシュエキスパンダーに関して、2012年9月28日に新医療機器として導入されることが厚生労働省により承認され、2013年7月に保険適用となりました。当院は平成25年10月にゲル充填人工乳房によるインプラント実施施設に認定され、乳房再建の選択肢としてブレストインプラントが使用できるようになりました。
さらに2014年1月8日からアナトミカル型といわれるより自然な形態のブレストインプラントが発売され、乳がん術後の乳房再建のためにインプラントを使用される患者さんの多様なニーズにきめ細やかに対応できると期待されます。乳房切除術後も再建を希望される患者さんの願いに応えるため、インプラントによる乳房再建の選択肢を提供することで、患者さんの前向きな社会生活を一層支援します。
前立腺密封小線源療法(ブラキセラピー)(泌尿器科)
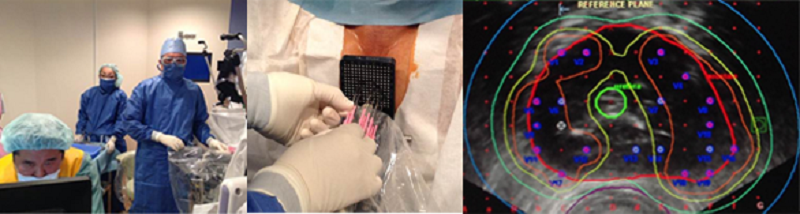
前立腺癌に対する放射線治療は、これまで外照射療法(体外より放射線を照射)が中心でしたが、当科では2014年3月より前立腺に放射性物質を埋め込む内照射治療(密封小線源療法:ブラキセラピー)を新たに開始しました。
具体的には会陰部にテンプレートを置き、エコーガイド下に特殊な針を用いてSeed(シード:ヨウ素I-125の放射線線源)を前立腺に埋め込みます。治療期間の短さ(数日の入院)や副作用の少なさから着実に認識され、現在では完全に治療の一つとして定着しつつあります。特にブラキセラピーは手術療法で見られる性機能障害や尿失禁はほとんど起こさないことがわかっており、癌のコントロールという観点からも手術療法を上回る成績が多数報告されています。 前立腺癌は「切らずに治す」ことも治療選択肢の一つです。前立腺癌と診断されたが、手術はあまり希望しないという方は、ぜひ当科へご相談ください。
最新の結石治療(f-TUL)(泌尿器科)
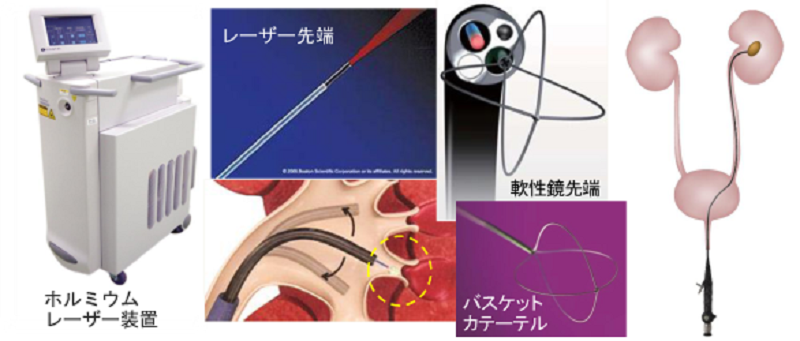
時代は破砕力(どれだけ砕けるか)から排石率(どれだけ取り除けるか)へ
- 当院では平成27年1月よりホルミウムレーザー装置を導入し、軟性尿管鏡を使用した砕石術(f-TUL)を開始しあらゆる尿路結石に対応できるようになりました。
- 以前は結石治療の第一選択は体外衝撃波装置(ESWL)でしたが、患者さんにとっては破砕より排石率が重要視され、上記のf-TULがESWLとともに第一選択になりつつあります。
- 欧米におけるESWLとTULの治療成績比較では、近位尿管の10mm以下結石を除いてすべてTULが上回る排石率でした。
- 欧米の結石治療ガイドラインでは、「尿管結石に対してはESWLまたはTULで治療することが望ましい」。また、同一結石に2回、少なくとも3回のESWLを施行しても結果が出せないときにはTULに治療法を変更すべきといわれています。
- 長期嵌頓尿管結石(長くつまって動かない石)はTULが第一選択になります。
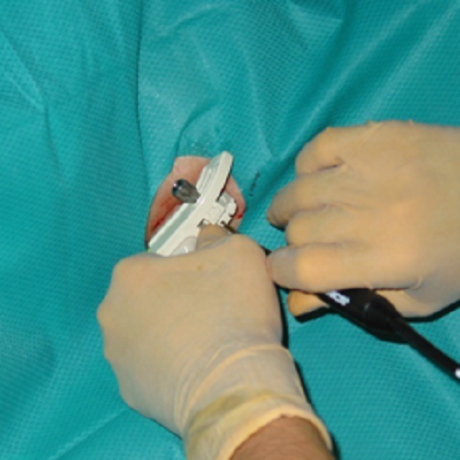
両側下肢同時手術(整形外科)
人工股関節置換別の術中所見
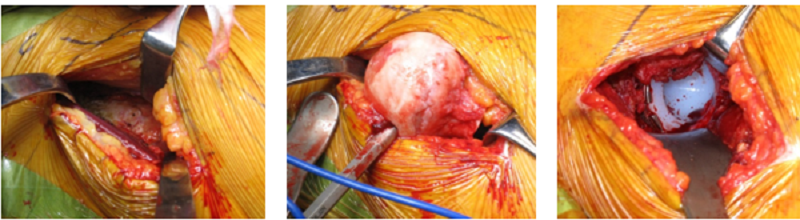
筋間を展開し、関節包のみ切開。骨頭抜去後、臼蓋のカップを設置する。
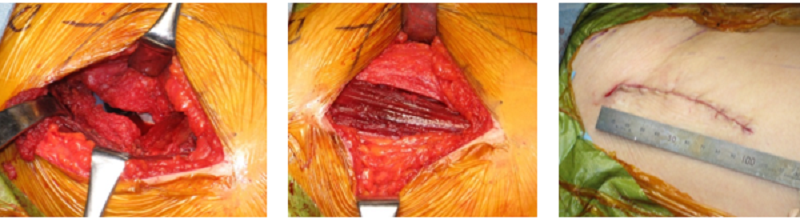
関節包、関節周囲靭帯縫合後、筋膜のみ縫合。皮切長は約10cmとなります。
経口腔的咽喉頭腫瘍摘出術(耳鼻咽喉科)(ELPS;Endoscopic Laryngeal Pharyngeal Surgery)
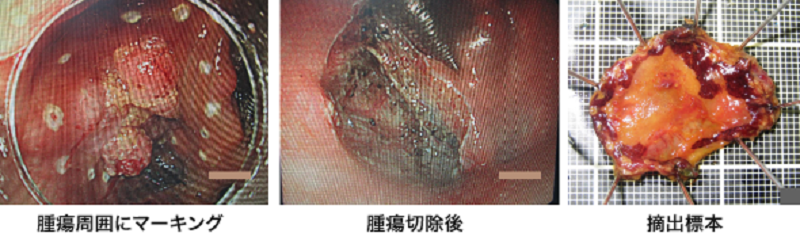
この手術の長所は何といっても低侵襲で入院期間が短いことです。従来はこのような症例に対しては概ね放射線化学療法の適応であり、その場合入院期間は2~3か月でした。しかし本手術では、下記のようなメリットがあります。
- 手術時間が2時間、長くて3時間である
- 入院期間が7~10日である
- 手術翌日より経口摂取可能であり、放射線性皮膚炎や粘膜炎による経口摂取不良に伴う体力の低下に比べると明らかに体力の回復も早い
なお、デメリットは下記になります。
- 下咽頭の展開ができない症例(小顎症など)では手術が困難であること
- 歯牙損傷(特に上顎前歯部)
- 咽頭痛(結構強い!)
- 出血
以上より患者にとってこれまでの治療と比べるとメリットがデメリットをはるかに上回っていると言えます。当科では2017年1月よりELPSを開始しています。これまで延べ9例施行し、まだ日が浅く再発例などはないが、ほぼ良好な結果が得られ、日常の生活を送ることができています。
今後このような症例が増加することが見込まれます。そのため我々は患者にとってメリットの大きいこの治療法を確立すべく貪欲に挑み続けていき、更なるデータの蓄積と手術技術の向上に邁進したいと考えています。
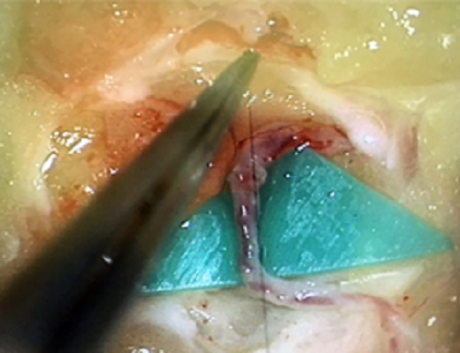
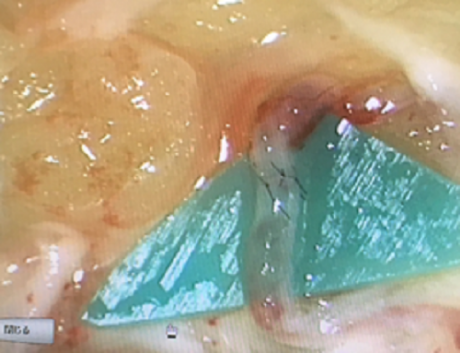
リンパ浮腫の手術、LVAについて(形成外科)
リンパ管細静脈吻合術の手術所見
皮下脂肪層内で口径の近似したリンパ管、細静脈を同定し、顕微鏡下に吻合してリンパ流路を再建する
リンパ浮腫の治療には保存的治療(複合的治療)と外科治療(手術)の二つがあります。
手術はリンパ浮腫のステージや残存するリンパ管機能によって手術法が異なり、リンパ流路を再建する手術と皮膚硬化や肥大により余剰になった組織を切除する手術に大別されます。近年マイクロサージャリーの進歩により、リンパ管細静脈吻合術(lymphatico-venous anastomosis : LVA)がリンパ流路再建手術の主流となりました(図)。リンパシンチグラフィーやICG蛍光リンパ管検査でリンパ管機能が良好に保たれている軽症例では、リンパ液が閉塞したリンパ管を迂回して静脈から還流するため、手術治療単独でも浮腫軽減の効果が期待できます。リンパ管機能が低下している重症例ではリンパ流が少ないため、術後もドレナージや圧迫療法を行って排液を促し、手術効果を高めるようにしています。